Ultima tra le grandi articolazioni, dopo anca e ginocchio, la spalla ha fatto il suo ingresso trionfale tra i grandi temi di studio specialistico conquistando sempre pià l’attenzione degli addetti ai lavori, nella ricerca di diagnosi sempre pià accurate, al fine d’impostare una corretta terapia. Il formidabile sviluppo e perfezionamento delle tecniche d’indagine ha fornito un fondamentale contributo allo studio delle varie patologie a carico della spalla, mentre l’antica diagnosi, generica e diffusissima anche a livello popolare, di “periartrite”, sembra ormai quasi confondersi nelle ombre del passato. In realtà, era stato un medico francese, Duplay, nel 1872, dopo aver eseguito un’autopsia ad un paziente da lui curato in precedenza per una lussazione di spalla, a coniare questo termine per definire le aderenze fibrose riscontrate nella borsa sottoacromiale, mentre ora siamo in grado, grazie alle nuove tecniche diagnostiche, d’individuare con grande precisione le strutture anatomiche interessate. Frutto di un’esemplare collaborazione fra Ortopedici, Radiologi e Fisiatri, è uscito un importante volume :”Spalla. Clinica, imaging, patologia e riabilitazione. Testo e atlante” edito da Idelson-Gnocchi e nato proprio all’interno dell’Azienda Ospedaliera “Maggiore della Carità” di Novara. Firmano il volume il Dott. Paolo Fornara ed il Dott. Gennaro Mordente, della Struttura Complessa di Ortopedia e Traumatologia, il Prof. Carlo Cisari, della Struttura Complessa di Recupero e Rieducazione Funzionale, il Prof. Alessandro Carriero ed il Dott. Alessandro Stecco, dell’Istituto di Radiologia Diagnostica ed Interventistica dell’Università degli Studi “A. Avogadro” del Piemonte Orientale, avvalendosi inoltre della collaborazione di colleghi, di altre strutture sanitarie nazionali ed internazionali di fama mondiale, fra i quali il Dott. Gilles Walch di Lione ed i colleghi americani delle Università di Pittsburgh, Durham e Houston. A questo punto possiamo passare in rassegna alcune delle numerose patologie a carico della spalla esaminate all’interno del volume.
Rottura della cuffia dei rotatori
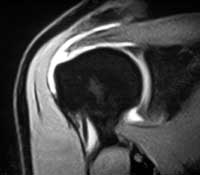
Ci sono 26 muscoli che controllano l’articolazione della spalla, quattro dei quali costituiscono la cuffia dei rotatori che in particolare sono i tendini che permettono i movimenti di elevazione e rotazione della spalla e del braccio. Questi tendini sono: il sottoscapolare il sovraspinato, il sottospinato ed il piccolo rotondo. La patologia della cuffia dei rotatori rappresenta la causa pià comune di dolore cronico alla spalla comprende: tendiniti (calcifiche o non calcifiche), rotture parziali e rotture complete. L’età media di comparsa dei sintomi è intorno ai 50 anni ed in genere è la conseguenza sia di fattori estrinseci, conseguenti all’attrito e conflitto tra la testa dell’omero e l’osso sovrastante chiamato acromion, sia a fattori intrinseci che implicano dei fenomeni di degenerazione tendinea conseguenti all’età. Rotture parziali profonde della superficie articolare o lesioni a tutto spessore della cuffia dei rotatori sono osservate anche in soggetti giovani conseguenti a traumi o cadute sulla spalla ed in atleti che in particolare praticano attività sportive con il braccio in elevazione definite “over head” quali: tennis, baseball, nuoto, pallavolo ecc. conseguenti a meccanismi microtraumatici. Il sovraspinato è interessato, da solo o in combinazione con altri tendini nella maggioranza dei casi. Il quadro clinico di una rottura di cuffia è estremamente vario:
· Spalla dolorosa: il dolore è localizzato in regione anteriore e laterale della spalla durante le attività quotidiane, dolore notturno in particolare quando il paziente dorme sulla spalla affetta; ma con articolarità passiva ed attiva completa.
· Rigidità e spalla dolorosa: è la situazione pià frequente, con una limitazione dei movimenti passivi di elevazione, rotazione esterna ed interna e dolore notturno.
· Affaticamento doloroso: il paziente riferisce dolore durante azioni prolungate e ripetitive con il gomito lontano dal corpo.
· Pseudoparalisi: il paziente non riferisce importante dolore, l’articolarità passiva è normale ma presenta un’importante limitazione dell’elevazione attiva (minore di 80°) resa possibile solo dai movimenti della scapolo-toracica.
Questi quadri clinici possono essere osservati immediatamente dopo un trauma e spesso i sintomi regrediscono dopo alcune settimane con il recupero dell’articolarità attiva. Al contrario il quadro di pseudoparalisi non regredisce ed è espressione di estensione della rottura con interessamento di due o pià tendini includendo il sottoscapolare. Il trattamento della patologia della cuffia dei rotatori della spalla rimane a tutt’oggi controverso. Certamente con le giuste indicazioni è ora possibile risolvere la quasi totalità delle lesioni della cuffia con l’aiuto delle tecniche artroscopiche. I vantaggi dell’utilizzo di tale metodica sono da ricercare nella minor morbidità, miglior cosmesi, rispetto del muscolo deltoide, postoperatorio pià confortevole per il paziente. Le lesioni sintomatiche, acute e croniche, devono essere attentamente studiate con metodiche di imaging (RX, Artro-TAC ed Artro-RM), prima di proporre un’indicazione chirurgica, per valutarne il tipo di lesione, il numero di tendini coinvolti, le dimensioni ed il grado di retrazione della lesione, la qualità ed il trofismo muscolare.
Patologia degenerativa o Artrosi della spalla
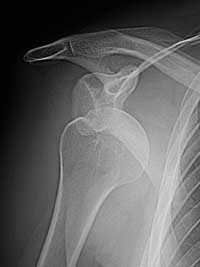
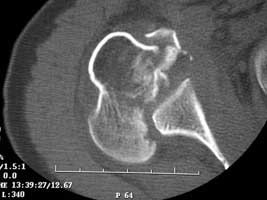
L’artrosi della spalla o gleno-omerale si definisce un’artropatia in cui le superfici articolari vengono danneggiate ad opera di numerosi fattori degenerativi, metabolici, infettivi, infiammatori o congeniti. La degenerazione articolare in genere puà avere cause sconosciute o essere secondaria ad altre patologie che danno inizio al processo involutivo della cartilagine, come i traumi, l’artrite reumatoide, la necrosi avascolare o le rotture massive della cuffia dei rotatori. L’artrosi della spalla è relativamente rara, infatti rientra nel 3% del totale dei casi di artrosi, riguarda pazienti di età avanzata e sesso soprattutto femminile con lieve predilezione per il lato dominante. I principali segni clinici, radiografici ed anatomopatologici di questa patologia sono:
Segni clinici:
· Dolore nei movimenti attivi e passivi, talvolta anche a riposo.
· Limitazione dei movimenti attivi e passivi dell’articolazione gleno-omerale.
Segni radiografici:
· Riduzione e/o perdita dell’emirima articolare.
· Deformazione della testa omerale determinata dall’osteofitosi.
Reperti anatomo-patologici:
· La superficie omerale presenta una caratteristica usura centrale, circondata da osteofiti.
· La cartilagine glenoidea è tipicamente erosa.
· La testa omerale è centrata sulla glena o parzialmente sublussata posteriormente.
· La cuffia dei rotatori è generalmente indenne, anche se puà presentare lesioni nel 5-15% dei casi.
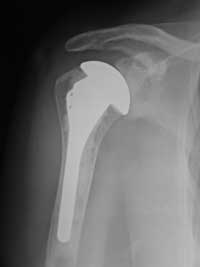
Attualmente la terapia nei confronti di questa patologia invalidante è l’impianto di una protesi di spalla. La sostituzione protesica dell’articolazione scapolo-omerale rappresenta la pià grande innovazione negli ultimi cinquant’anni nella chirurgia a cielo aperto della spalla. I primi studi sulla possibilità di sostituire l’articolazione gleno-omerale risalgono al 1893, anno in cui il chirurgo francese J.E. Pèan ha impiantato una protesi in platino e cauccià su un uomo di trent’anni affetto da tubercolosi della testa omerale. Da allora sono state proposti numerosi modelli protesici differenti sia per il design che per il materiale con il quale erano costruiti. E’ perà dagli anni ’50 che iniziarono i veri studi su le protesi di spalla; nel 1953 Neer introduce il primo modello anatomico per il trattamento delle fratture dell’estremo prossimale dell’omero e nel 1973 progetta una componente in polietilene per la protesizzazione della cavità glenoidea. Le protesi di spalla pià utilizzate sono quelle derivate dalla protesi di Neer e sono costituite da due componenti:
· compenente omerale
· componente glenoidea
Il trattamento chirurgico deve essere proposto a pazienti ben informati, estremamente motivati, in buone condizioni generali e che non abbiano avuto beneficio da un trattamento medico-riabilitativo; la scelta del modello protesico deve tener conto non solo delle condizioni delle superfici articolari, ma soprattutto delle condizioni anatomiche e funzionali della cuffia dei rotatori. Le principali indicazione all’impianto di una protesi di spalla sono: Artrosi scapolo-omerale E’ la prima indicazione per la sostituzione di entrambi i capi articolari. Artrite Reumatoide L’articolazione della spalla è frequentemente colpita in pazienti con A. R., circa il 90% di tutti i pazienti ospedalizzati affetti da A. R. hanno un interessamento della spalla. Le principali indicazioni alla sostituzione protesica sono un intenso dolore ed una importante limitazione funzionale. Necrosi avascolare della testa dell’omero La necrosi avascolare della spalla è una patologia degenerativa conseguente al ridotto apporto di sangue alla testa dell’omero. Fratture dell’estremo prossimale dell’omero Le fratture a pià frammenti testa dell’omero, fratture a tre frammenti con lussazione della testa omerale in pazienti anziani e fratture a due frammenti con dislocazione della testa vengono trattate con sostituzione protesica dell’estremità dell’omero a causa dell’elevata incidenza di necrosi ischemica e di artrosi secondaria post-traumatica.
Instabilità della spalla
L’instabilità gleno-omerale si definisce un’eccessiva traslazione sintomatica della testa dell’omero rispetto alla glenoide, che è la superficie articolare della scapola, e si identifica in genere con la cosiddetta lussazione della spalla. L’instabilità gleno-omerale attualmente comprende un ampio spettro di condizioni patologiche, caratterizzate da una diversa eziopatogenesi, manifestazioni cliniche e ben precise alterazioni anatomo-patologiche. Attualmente il goal del trattamento chirurgico dell’instabilità di spalla è quello di garantire la stabilità articolare preservando la completa articolarità, attraverso le moderne tecniche artroscopiche.
Fratture della spalla
Comprendono principalmente:
· Fratture dell’estremo prossimale dell’omero.
Circa l’80% delle fratture dell’omero prossimale sono classificate come composte, mentre le lesioni scomposte possono assumere configurazioni diverse a seconda del numero e della localizzazione delle rime di frattura. La diagnosi di una frattura dell’omero prossimale, già ipotizzabile in base ai rilievi anamnestici e clinici, deve essere confermata da un attento esame radiografico. Sebbene l’esecuzione di un esame radiografico completo richieda la mobilizzazione della spalla, questo non rappresenta un limite per lo studio di una frattura fresca, sempre che le manovre siano eseguite con la dovuta cautela. Possibili difficoltà nell’esecuzione di alcune proiezioni, facendo soprattutto riferimento a quella ascellare, possono essere ovviate con il ricorso alla TAC.
· Fratture della scapola.
Le fratture della scapola sono lesioni rare che rappresentano il 5% delle fratture di spalla e l’1% di tutte le fratture. Vengono causate da traumi importanti ad alta energia, quali incidenti motociclistici o cadute dall’alto, e spesso si presentano con lesioni associate quali la lussazione gleno-omerale ed acromion-clavicolare, sterno-claveare, frattura clavicolare (“floating-shoulder”) o pià raramente a dissociazione scapolo-toracica. Queste fratture sono pià frequenti in soggetti di sesso maschile di età compresa tra i 25 e 45 anni. L’indicazione al trattamento è guidata dal grado di scomposizione delle fratture e dalla instabilità gleno-omerale associata. Le fratture composte o minimamente scomposte sono solitamente trattate conservativamente in maniera efficace.